
Роман Николаевич Комаров
д.м.н., заведующий кафедрой Сердечно-сосудистой хирургии
7 этаж, каб. 717, 732
моб.: +7(902)-288-46-56
моб.: +7(951)-038-88-84

КЛИНИКА АОРТАЛЬНОЙ И СЕРДЕЧНО-СОСУДИСТОЙ ХИРУРГИИ
Первый Московский государственный медицинский университет
имени И.М. Сеченова
 Консультация
Консультация
Спасибо, Ваша заявка отправлена. Мы свяжемся с Вами в ближайшее время.

Заболевания
Аневризма аорты является потенциально опасным заболеванием, которое может привести к разрыву аорты и смертельным исходам. Важность своевременной диагностики и адекватного лечения этого заболевания несомненна.
На ваши вопросы отвечает заслуженный врач РФ, профессор, доктор медицинских наук, кардиохирург Комаров Р.Н.

1." Что такое аневризма аорты и почему она опасна?"
Ответ: Аневризма аорты – это выпячивание или расширение стенки аорты, главной артерии, переносящей кровь из сердца. Она опасна потому, что может привести к разрыву аорты, что часто является смертельным.
1." Какие существуют виды аневризмы аорты?"
1. Торакальная аневризма аорты (ТАА) — локализация на уровне грудной клетки;
2. Брюшная аневризма аорты (БАА) — локализация на уровне брюшной полости;
3. Торакоабдоминальная аневризма аорты — затрагивает и грудной, и брюшной отделы аорты.

2."Какие симптомы аневризмы аорты?"
Аневризма аорты может быть бессимптомной на ранних стадиях, и часто случайно обнаруживается в ходе диагностики других заболеваний. Однако, в некоторых случаях аневризма аорты может вызывать следующие симптомы:
1.Торакальная аневризма аорты (ТАА):
3."Какие методы диагностики аневризмы аорты?"
Физикальное обследование: врач осматривает и пальпирует область живота или грудной клетки на наличие пульсирующих образований;
Ультразвуковое исследование (ультразвук): метод позволяет оценить состояние аорты и определить наличие, размер и форму аневризмы. В случае БАА часто используется абдоминальное ультразвуковое исследование.
Компьютерная томография (КТ): КТ-сканирование дает более детальную картину аорты, что позволяет точно определить размер, форму и местоположение аневризмы, а также исключить или подтвердить наличие разрыва аневризмы.
Врач может назначить одно или несколько исследований для точной диагностики аневризмы аорты и определения оптимальной стратегии лечения.
Решение о проведении оперативного вмешательства при аневризме аорты определяется врачом на основе размеров аневризмы, ее роста, а также индивидуальных особенностей пациента и сопутствующих заболеваний. Однако, в общих случаях, следующие размеры аневризм аорты часто служат критериями для рассмотрения оперативного лечения:
1.Торакальная аневризма аорты (ТАА): операция может быть рекомендована при размере аневризмы более 5,5 см в диаметре или при быстром росте (более 1 см в год). В некоторых случаях, особенно при наличии сопутствующих факторов риска, таких как наследственность или сосудистые заболевания, операция может быть рекомендована при размере аневризмы 4,5-5,0 см.
2.Брюшная аневризма аорты (БАА): операция обычно рассматривается при размере аневризмы более 5,5 см в диаметре или при быстром росте (более 0,5 см за 6 месяцев). У пациентов с высоким риском разрыва аневризмы, таких как те, у кого имеются семейные случаи аневризмы аорты или разрыва аневризмы, операция может быть рекомендована при меньших размерах аневризмы.
Про подготовку к проведению операции при аневризме можете почитать более подробно здесь
Операцию проводит директор клиники Аортальной и сердечно-сосудистой хирургии УКБ 1 им. Сеченова, профессор, доктор медицинских наук, кардиохирург Комаров Роман Николаевич .
Профессор является признанным экспертом в области сердечно-сосудистой хирургии и внес значительный вклад в развитие малоинвазивной хирургии аневризмы аорты. Его стремление к постоянному обучению, инновациям и внедрению передовых технологий дает пациентам возможность получать максимально эффективное лечение. Более подробно о научных разработках здесь
Малоинвазивные оперативные методы лечения аневризмы аорты
Вот некоторые из них:
1.Эндоваскулярное лечение аневризмы аорты.
Эндоваскулярное лечение — это минимально инвазивный хирургический метод, использующий специальные катетеры и инструменты для введения стент-графта (синтетическая сетка, усилена металлическим каркасом) внутрь аорты.
Преимущества эндоваскулярного лечения включают меньшую инвазивность, короткий срок восстановления, меньшую вероятность осложнений и боли по сравнению с открытой хирургией.
2.Лапароскопическое лечение аневризмы аорты - это метод, при котором операция выполняется через маленькие разрезы с использованием специализированных инструментов и камеры.
3.Робот-ассистированная операция- это современный метод который позволяет заменить измененные сосуды через проколы.
4.Гибридное хирургическое лечение аневризмы аорты.
Гибридное хирургическое лечение сочетает традиционные хирургические методы с эндоваскулярными техниками. Этот подход может быть использован при сложных аневризмах аорты или когда эндоваскулярное лечение невозможно из-за анатомических особенностей.
Преимущества этого подхода включают:
Меньший риск осложнений: малоинвазивные операции снижают вероятность кровотечения и инфекций после операции;
Более быстрое восстановление: малоинвазивные методы требуют меньшего времени на реабилитацию и позволяют пациентам вернуться к своей обычной жизни в кратчайшие сроки;
Меньший дискомфорт: малоинвазивные операции обычно вызывают меньше боли и дискомфорта после процедуры.
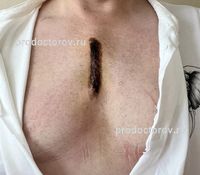
На следующий день после операции вы уже находитесь в палате. Ваши силы возвращаются, и вы начинаете ходить и питаться самостоятельно. В течение следующих дней вы восстанавливаетесь, и на третий, или максимум, на пятый день, вам предоставляют выписку.
Важно учитывать отзывы пациентов, прошедших лечение аневризмы аорты, чтобы получить полное представление о качестве и эффективности предоставляемых услуг.
Если у вас обнаружена аневризма аорты или у вас есть подозрение на нее, не откладывайте обращение к специалисту. Важно своевременно пройти обследование и получить квалифицированную консультацию
для определения оптимального лечения.
Стоимость кардиохирургической операции рассчитывается индивидуально, с учетом сложности и объема операции. Чтобы узнать точную цену, оставьте заявку на сайте или свяжитесь с нами напрямую.
Чтобы получить онлайн консультацию профессора Комарова Р.Н. и узнать подробнее о методах лечения аневризмы аорты в нашей клинике, свяжитесь с нами по телефону: 8(800) 500-51-19 или оставьте заявку на сайте.
© Автор: Комаров Р.Н. д.м.н., профессор, заслуженный врач РФ, директор Клиники аортальной и сердечно-сосудистой хирургии, заведующий кафедрой Сердечно-сосудистой хирургии и инвазивной кардиологии Первого Московского Государственного Медицинского Университета им. И.М. Сеченова.
Задать вопрос или записаться на консультацию можно по телефону:
+7(902)-288-46-56или заполнив форму ниже
Спасибо, Ваша заявка отправлена. Мы свяжемся с Вами в ближайшее время.

Роман Николаевич Комаров
д.м.н., заведующий кафедрой Сердечно-сосудистой хирургии
7 этаж, каб. 717, 732
моб.: +7(902)-288-46-56
моб.: +7(951)-038-88-84
